Adaptation des programmes de PCMA dans le district de Cox’s Bazar face à la pandémie de COVID-19
Par Tracy Dube, Mary Chelang’at Koech, Piyali Mustaphi, Sandra Harlass, Jessica Bourdaire et Karanveer Singh
Tracy Chiridza Dube est nutritionniste en santé publique. Elle est actuellement responsable des programmes de la mission basée à Cox’s Bazar, au Bangladesh, pour le Programme alimentaire mondial (PAM). Elle travaille dans des contextes d’urgence et d’aide au développement depuis plus de dix ans, tant au niveau national qu’international, notamment en Éthiopie, en Irak, au Libéria, au Nigéria, au Soudan du Sud et au Zimbabwe.
Mary Chelang’at Koech est responsable de la nutrition au sous-bureau de Cox’s Bazar du Haut-Commissariat des Nations Unies pour les réfugiés (HCR). Elle fournit un appui aux programmes de nutrition et de sécurité alimentaire. Mary Chelang’at Koech dispose de 12 ans d’expérience professionnelle dans le domaine de la nutrition au Bangladesh, en Éthiopie, au Kenya, au Rwanda et en Tanzanie.
Piyali Mustaphi est la responsable de la section Nutrition du bureau de pays au Bangladesh. Elle supervise les programmes de nutrition dans les contextes d’urgence et d’aide au développement. Elle est nutritionniste en santé publique depuis 28 ans, dont 22 années passées au sein de l’UNICEF. Piyali Mustaphi a en outre travaillé dans différents pays d’Asie du Sud, d’Afrique de l’Est et australe, ainsi que du Moyen-Orient et d’Afrique du Nord.
Sandra Harlass est spécialiste de la santé publique et occupe actuellement le poste de responsable senior de la santé publique pour le HCR à Cox’s Bazar, dans le cadre duquel elle supervise le programme de santé et de nutrition. Elle possède 18 ans d’expérience dans le domaine de la santé publique et a travaillé dans différents pays d’Afrique, d’Asie et d’Europe.
Jessica Bourdaire est spécialiste de la nutrition pour la division Nutrition au siège du PAM. Elle travaille depuis 12 ans dans les domaines de la nutrition et de la santé publique, essentiellement dans les situations d’urgence en Afrique et en Asie.
Karanveer Singh est un professionnel de la santé spécialisé dans la nutrition et la santé infantiles. Il occupe actuellement la fonction de responsable de la nutrition au sein du bureau de l’UNICEF à Cox’s Bazar. Il travaille depuis plus de 30 ans en tant que médecin et pour des programmes d’action humanitaire et d’aide au développement au Bangladesh, en Inde, au Soudan du Sud et au Yémen.
Nous tenons à remercier le gouvernement du Bangladesh d’accueillir les réfugiés et d’offrir un espace humanitaire à Cox’s Bazar. Nous remercions également le Secteur nutrition ainsi que tous ses membres pour leur contribution à la mise en œuvre efficace des programmes nutritionnels à Cox’s Bazar. Nous témoignons en outre notre reconnaissance particulière à Bakhodir Rahimov, directeur du Secteur nutrition, pour son appui technique dans le cadre de la rédaction de cet article, de même qu’à Abid Hasan, responsable de la gestion de l’information du Secteur nutrition, pour nous avoir fourni des données et des informations que nous avons exploitées dans cet article. Nous tenons également à remercier nos collègues du siège, des bureaux régionaux et des bureaux de pays, dont Britta Schumacher, James Kingori, Kerstin Hanson, Deborah Wilson et Gwenaelle Garnier du PAM ; Valerie Gatchell du HCR ; et Harriet Torlesse, Zivai Murira et Golam Mohiuddin Khan de l’UNICEF, pour leur aide technique et leurs précieux conseils. Nous remercions aussi nos donateurs pour leur appui financier exceptionnel, sans lequel nous n’aurions pu mener à bien nos activités de prévention et de prise en charge de la malnutrition aiguë à Cox’s Bazar. Nous souhaitons par ailleurs témoigner notre reconnaissance à nos collaborateurs pour leur travail, leur énergie et leur résilience face à la pandémie de COVID-19, ainsi que les habitants de Cox’s Bazar pour leur générosité et leur hospitalité envers les réfugiés et les agents humanitaires. Enfin, nos remerciements vont aux réfugiés pour la confiance qu’ils nous témoignent, et pour leur contribution active à la fourniture de services de nutrition intégrés.
Lieu : Cox’s Bazar, Bangladesh
Ce que nous savons : Compte tenu des répercussions importantes de la pandémie de COVID-19 sur les interventions nutritionnelles, les programmes de prise en charge de l’émaciation ont dû s’adapter pour assurer la continuité des services.
Ce que cet article nous apprend : Les services de prise en charge de l’émaciation dans les camps de réfugiés rohingyas de Cox’s Bazar, coordonnés par le gouvernement bangladais et le Secteur nutrition de l’UNICEF, ont été maintenus dans le contexte de la COVID-19, moyennant des adaptations pour réduire les risques de transmission du virus. Voici quelques-unes des adaptations réalisées : mesure du périmètre brachial (PB) uniquement pour le dépistage, l’admission, le suivi et la sortie des enfants âgés de 6 à 59 mois ; augmentation des valeurs seuils du PB (fixées à < 120 mm pour l’émaciation sévère et à ≥ 120 mm et < 135 mm pour l’émaciation modérée) afin de réduire le nombre d’enfants qui n’ont pas été pris en charge alors qu’ils auraient nécessité un traitement; mesure du PB par les mères dans le cadre du dépistage avec l’appui des bénévoles des camps ; intégration du dépistage à la campagne de supplémentation en vitamine A ; doublement des rations et réduction de la fréquence des visites dans les centres de soins nutritionnels intégrés pour limiter les contacts ; adoption de mesures de prévention et de contrôle des infections dans les centres de soins nutritionnels intégrés ; formation et supervision à distance du personnel et des bénévoles ; ou encore suivi des programmes à distance. L’application rapide de ces adaptations a été facilitée par la coordination déjà en place des parties prenantes et des plans de préparation aux situations d’urgence, la bonne communication entre les partenaires du Secteur nutrition et les centres de soins nutritionnels intégrés, la constitution de stocks d’aliments thérapeutiques prêts à l’emploi (ATPE) et l’adoption rapide des changements. L’augmentation des seuils de valeur du PB s’est traduite par une forte hausse du nombre de cas ciblés d’émaciation modérée, ce qui a posé certaines difficultés. Ce point fait actuellement l’objet d’un examen.
Contexte
Cox’s Bazar est un district côtier du Bangladesh et l’une des zones les plus défavorisées du pays. Ce district est aussi l’un des endroits du monde qui abrite des réfugiés depuis le plus longtemps, puisque depuis le début des années 90, une minorité musulmane de l’État du Rakhine, situé au nord du Myanmar, et connue sous le nom de communauté Rohingya, s’y est installée dans des camps et des campements de fortune. En août 2017, 700 000 Rohingyas sont arrivés à Cox’s Bazar. Cet important afflux de personnes a accru la pression sur des ressources naturelles et des moyens d’existence déjà limités. Aujourd’hui, Ukhiya et Teknaf, deux sous-districts de Cox’s Bazar, comptent plus de 800 000 réfugiés rohingyas enregistrés et non enregistrés dans 34 camps délimités.
Le Secteur nutrition, qui dépend du Groupe de coordination intersectoriel (GCI), est codirigé par le gouvernement du Bangladesh et l’UNICEF. Il compte parmi ses membres des partenaires de mise en œuvre (organisations non gouvernementales) qui travaillent en collaboration avec différentes parties prenantes qui leur fournissent en outre un soutien financier, logistique et technique. Ces parties prenantes regroupent, entre autres, l’UNICEF, le PAM et le HCR. Le Secteur nutrition a pour objectif de mener des interventions de nutrition coordonnées et intégrées à Cox’s Bazar afin de prévenir et de traiter la malnutrition et ses comorbidités chez les enfants de moins de cinq ans. Les services de nutrition sont essentiellement assurés par 45 centres de soins nutritionnels intégrés (encadré 1).
Encadré 1 : Centres de soins nutritionnels intégrés – des avancées dans la continuité des soins
Avant 2020, 106 sites différents situés dans les divers camps de réfugiés rohingyas fournissaient des services nutritionnels de manière peu, voire pas, intégrée. Dans chaque camp, ces services étaient assurés par différents partenaires de mise en œuvre (ONG), avec l’appui de divers organismes des Nations Unies. Cette approche a donné lieu à d’importants chevauchements, lacunes et doubles emplois, tant en ce qui concerne les services fournis que les bénéficiaires ciblés1. Le Secteur nutrition a entrepris de rationaliser ces services en 2020 en vue de remédier à ces problèmes. Il a ainsi regroupé les services nutritionnels dans 45 centres de soins nutritionnels intégrés situés dans les 34 camps.
Les centres de soins nutritionnels intégrés fournissent des services nutritionnels complets aux enfants de moins de cinq ans, mais aussi aux mères enceintes et allaitantes. Ces services comprennent la prise en charge communautaire de la malnutrition aiguë (PCMA) (programmes de traitement ambulatoire et programmes d’alimentation supplémentaire ciblés), les programmes de supplémentation alimentaire, la communication pour le changement social et le changement de comportement en matière d’alimentation du nourrisson et du jeune enfant (ANJE), les programmes de nutrition et de santé maternelles, ainsi que d’autres programmes sensibles aux questions de nutrition.
L’UNICEF apporte son soutien à la prise en charge des enfants atteints de malnutrition aiguë sévère (MAS) dans 20 camps et le HCR dans 14 camps. Le PAM appuie quant à lui la prise en charge des enfants et des femmes et filles enceintes et allaitantes souffrant de malnutrition aiguë modérée (MAM) dans l’ensemble des 34 camps. Dans les 20 camps où l’UNICEF et le PAM interviennent, les services sont assurés par le même partenaire de mise en œuvre. De plus, la structure des effectifs, les salaires, ainsi que l’aménagement des centres ont fait l’objet de décisions communes pour éviter qu’une personne puisse bénéficier plusieurs fois du même service (par exemple, en étant admise dans plusieurs sites de prise en charge). Dans les 14 camps où le HCR et le PAM appuient la prestation de services, les partenaires de mise en œuvre interviennent par l’entremise d’un accord tripartite basé sur un protocole d’entente international conclu entre le HCR et le PAM.
Dans les centres de soins nutritionnels intégrés, les enfants atteints de MAS sont pris en charge jusqu’à leur guérison complète, d’après des critères anthropométriques (périmètre brachial [PB] ≥ 125 mm durant deux consultations bimensuelles consécutives). Seuls les enfants admis dès le début en raison d’une MAM bénéficient du programme d’alimentation supplémentaire ciblé. Les enfants souffrant de MAS avec complications médicales sont pris en charge dans cinq centres de stabilisation installés dans les camps. Le PAM et l’UNICEF apportent en outre leur soutien aux programmes de nutrition ciblant la population d’accueil des sous-districts avoisinants.
Les programmes de nutrition perturbés par la pandémie de COVID-19
Le premier cas de COVID-19 enregistré au Bangladesh remonte à la mi-mars 2020 à Dhaka. Au 16 août 2020, plus de 276 500 personnes étaient atteintes de la COVID-19, dont 79 cas recensés dans les camps de réfugiés rohingyas. Le Bangladesh se classait alors en 16e position des pays comptant le plus de cas testés positifs au nouveau coronavirus. Une équipe spéciale nationale, composée notamment de la Mission des Nations Unies au Bangladesh, a été créée en mars pour appuyer les interventions du gouvernement visant à faire face à la pandémie, avec des sous-comités au niveau des divisions et des districts. Le 22 mars, le Bangladesh a annoncé l’instauration d’un confinement de 10 jours, du 26 mars au 4 avril, qui a été prolongé et adapté à mesure que la pandémie gagnait du terrain. Afin de freiner les contaminations et conformément au plan d’intervention adopté par l’équipe spéciale, en particulier à Cox’s Bazar, tous les vols et les transports publics en provenance ou à destination du district ont été suspendus. Les hôtels y ont en outre été fermés et les touristes n’y étaient plus admis. Un couvre-feu et des restrictions de déplacement strictes ont également été imposés (par exemple, une quarantaine de 14 jours pour les personnes venant d’autres zones du pays et des restrictions de déplacement entre les camps). Ces mesures ont été maintenues jusqu’à la dernière semaine de juillet 2020, après quoi elles ont été progressivement assouplies.
La mise en place de ces restrictions, qui a en outre coïncidé avec le début de la saison de la mousson (une période présentant un risque accru de sous-nutrition), a eu des répercussions majeures sur la continuité des programmes de nutrition dans les camps. En effet, des restrictions ont été imposées quant aux effectifs des programmes de nutrition admis dans les camps (y compris les personnes travaillant dans les centres de soins nutritionnels intégrés), tandis que toutes les activités collectives et communautaires ont été interrompues. Il a été demandé aux organismes des Nations Unies de classer toutes les interventions humanitaires menées dans les camps en deux catégories : les activités essentielles et les activités non essentielles. Les organismes des Nations Unies ont plaidé auprès du GCI et du gouvernement du Bangladesh pour que les services de traitement en matière de nutrition soient considérés comme essentiels (notamment les programmes de traitement ambulatoire, les programmes d’alimentation supplémentaire ciblés, les programmes de supplémentation alimentaire, les centres de stabilisation ou encore les programmes d’ANJE en situation d’urgence). Les activités de communication pour le changement social et le changement de comportement, qui incluent des actions de sensibilisation à la nutrition et des groupes de soutien communautaire, de même que les activités de suivi de la croissance ont en revanche été suspendues afin de réduire le risque d’infection. Les services de PCMA ont pu être maintenus, mais plusieurs ajustements ont dû être apportés pour assurer la sécurité des bénéficiaires et du personnel. Des mesures efficaces de prévention et de contrôle des infections ont en outre été mises en place dans les centres de soins nutritionnels intégrés. Ces changements ont été effectués en conformité avec les directives de l’UNICEF, du Cluster nutrition global et du Mécanisme mondial d’assistance technique publiées le 27 mars 20202 et sont décrits dans cet article.
Adaptations apportées aux programmes de PCMA face à la pandémie de COVID-19
Programmes uniquement axés sur le périmètre brachial
Dans le cadre des activités de préparation à la COVID-19, les programmes de nutrition ont été révisés et évalués afin de détecter les risques d’infection. Il en est ressorti que le dépistage de la malnutrition aiguë en utilisant les scores z du poids-pour-taille constituait un facteur de risque. Conformément aux directives des conseillers techniques des trois organismes des Nations Unies au niveau du siège, de la région et du pays, ainsi qu’aux recommandations internationales3, le Secteur nutrition a convenu de recourir uniquement à la mesure du PB et à la détection d’œdèmes pour le dépistage, l’admission, le suivi et la sortie des enfants âgés de 6 à 59 mois dans le cadre de l’ensemble des programmes de PCMA mis en place dans les camps. Les partenaires du Secteur nutrition ont décidé, à l’échelle locale, de relever les valeurs seuils du PB. Cette décision a été guidée par les résultats des enquêtes SMART de routine réalisées à Cox’s Bazar, qui ont révélé une faible concordance entre le PB et le score z du poids-pour-taille. En effet, certains enfants présentant pourtant un PB de 135 mm ont été diagnostiqués comme atteints de malnutrition aiguë au regard du score z du poids-pour-taille. Pour qu’aucun enfant ne soit négligé, les seuils de PB ont été relevés à < 120 mm pour les programmes de traitement ambulatoire3 et à ≥ 120 mm et < 135 mm pour les programmes d’alimentation supplémentaire ciblés.
Après une première baisse significative des admissions aux programmes de traitement ambulatoire et aux programmes d’alimentation supplémentaire ciblés entre mars et avril, les admissions sont reparties à la hausse en mai (figures 1 et 2). En juin 2020, le nombre d’admissions aux programmes d’alimentation supplémentaire ciblés était trois fois supérieur à celui de mars 2020, avec respectivement 9347 et 3038 admissions. Des discussions concernant la révision des seuils de la MAM ont depuis été entamées et devraient se conclure prochainement. Elles visent à déterminer les valeurs seuils du PB à prendre en compte pour l’admission et la sortie des patients.
Dépistage de la malnutrition : mesure du PB par les mères
Après l’adoption de mesures de confinement liées à la COVID-19 (de mars à août) dans les camps, les activités de dépistage des enfants âgés de 6 à 59 mois dans le cadre de la PCMA ont été drastiquement réduites, notamment en mars et en avril. Ce déclin s’explique en grande partie par les craintes des mères entourant la transmission du virus. Ces dernières refusaient en effet l’accès à leur foyer aux agents communautaires de la nutrition en charge du dépistage de la malnutrition. Ces refus se sont traduits par une diminution des admissions aux programmes de traitement ambulatoire et aux programmes d’alimentation supplémentaire ciblés de mars à avril. Afin d’accroître le nombre d’enfants dépistés chaque mois, le Secteur nutrition a décidé d’apprendre, en mai et en juin, aux mères et aux pourvoyeurs de soin à utiliser les rubans de mesure du PB afin de pouvoir diagnostiquer leurs enfants de façon autonome. Les mères ont reçu une formation individuelle dispensée par le personnel du Secteur Nutrition dans les centres de soins nutritionnels intégrés. Les organismes des Nations Unies ont fourni suffisamment de rubans de mesure du PB pour que chaque mère en ait un pour sa famille. En raison des restrictions d’accès aux camps imposées aux agents de la nutrition résidant en dehors des camps, des bénévoles Rohingya pour la nutrition ont été recrutés pour former les mères à la mesure du PB et les soutenir au cours de séances individuelles.
Problèmes d’approvisionnement et rations
Afin de réduire la fréquence des visites et de limiter l’affluence dans les centres, les rations d’aliments thérapeutiques et supplémentaires ont été doublées et la fréquence des consultations a été divisée par deux. Ainsi, les visites hebdomadaires des programmes de traitement ambulatoire ont laissé place à des visites bimensuelles, tandis que les visites bimensuelles des programmes d’alimentation supplémentaire ciblés ont été remplacées par des consultations mensuelles. En l’absence de mesures de poids du fait du recours exclusif au PB, la taille des rations d’aliments thérapeutiques prêts à l’emploi (ATPE) a été ajustée. Par conséquent, au lieu de fournir des rations basées sur les données de référence en matière de poids des enfants (conformément aux protocoles nationaux), tous les enfants âgés de 6 à 23 mois atteints de MAS ont reçu l’équivalent de deux sachets d’ATPE par jour pendant 14 jours et tous les enfants âgés de 24 à 59 mois atteints de MAS ont reçu l’équivalent de trois sachets par jour durant 14 jours. Afin d’éviter des ruptures d’approvisionnement en cas de confinement inattendu des camps, chaque centre de soins nutritionnels intégrés a reçu deux mois de stocks d’ATPE.
Les rations fournies aux enfants des programmes d’alimentation supplémentaire ciblés sont en revanche restées les mêmes, à savoir un sachet d’aliments supplémentaires prêts à l’emploi par jour. L’administration de doubles rations aux femmes enceintes et allaitantes s’est raréfiée, tant dans le cadre des programmes d’alimentation supplémentaire ciblés que des programmes de supplémentation alimentaire. Qui plus est, l’huile végétale a été supprimée des rations pour éviter qu’elles ne rancissent compte tenu de l’allongement de leur durée de conservation avant d’être consommées. Au mois de juin, en raison d’une rupture d’approvisionnement temporaire des Super Cereal, ceux-ci ont été remplacés par des Super Cereal plus.
Afin de désencombrer les sites des services de nutrition, les distributions dans le cadre des programmes de supplémentation alimentaire, qui se faisait initialement dans les centres de soins nutritionnels intégrés, ont été déplacées vers des sites de distribution alimentaire générale à partir du mois de juin. Le Super Cereal est désormais distribué à tous les ménages afin de leur fournir des nutriments additionnels et de renforcer leur immunité. Alors que la plupart des secteurs rouvrent, il est actuellement question de rapatrier les programmes de supplémentation alimentaire dans les centres de soins nutritionnels intégrés.
Mesures de prévention et de contrôle des infections
Depuis le début de la pandémie, le Secteur Nutrition œuvre à l’amélioration des mesures de prévention et de contrôle des infections dans les centres de soins nutritionnels intégrés. Ces mesures comprennent l’installation de points de lavage des mains supplémentaires à l’entrée de chaque centre de nutrition, le lavage des mains et la prise de température obligatoires des enfants et de leurs accompagnants à leur arrivée, la fourniture d’équipements de protection individuelle de base (notamment des masques) au personnel, de bonnes pratiques d’hygiène des mains après le départ de chaque bénéficiaire, la désinfection régulière des sites et des équipements conformément aux lignes directrices du Secteur nutrition, de même que le respect de la distanciation physique dans les centres. Il a par ailleurs été convenu de ne pas avoir recours à la biométrie pour l’inscription aux programmes de traitement ambulatoire/d’alimentation supplémentaire ciblés (approche utilisée pour l’enregistrement dans les camps et l’inscription à l’aide alimentaire avant la pandémie). Cette décision vise à réduire le risque de transmission de la COVID-19.
Les organismes des Nations Unies ont approuvé à l’unanimité l’activation de postes de dépenses consacrés à la préparation en situation d’urgence dans les budgets des partenaires afin d’assurer l’approvisionnement des fournitures supplémentaires nécessaires en appui aux mesures de prévention et de contrôle des infections. Ils ont également centralisé l’achat de certaines fournitures, telles que des thermomètres infrarouges et des rubans de mesure du PB, qui ont ensuite été distribuées aux partenaires. D’autres fournitures ont en revanche été achetées localement au Bangladesh par chacun des partenaires directement.
Communication
Les activités de communication pour le changement social et le changement de comportement ainsi que de suivi de la croissance ne sont pas considérées comme des interventions essentielles. Elles sont par conséquent suspendues jusqu’à nouvel ordre. Les messages relatifs à la COVID-19 et aux changements apportés aux programmes de nutrition ont été relayés à l’aide de mégaphones, de la radio, d’affiches, du bouche-à-oreille dans les centres de soins nutritionnels intégrés et dans les sites dédiés à l’aide alimentaire générale, ainsi que par les conducteurs de pousse-pousse recrutés par le PAM. Des conseils en matière d’ANJE sont prodigués aux mères et aux pourvoyeurs de soins lors d’entretiens individuels dans les centres, dans le respect des mesures de distanciation physique.
Préparation à la prise en charge d’enfants souffrant de MAS et de COVID-19
Outre la mise à jour des documents de préparation aux situations d’urgence, une procédure opératoire normalisée relative à l’élaboration de programmes dans le contexte de la COVID-19 a également été mise au point. Trois centres de traitement spécialisés dans la prise en charge de la COVID-19 ont été créés pour traiter les enfants atteints de MAS et de la COVID-19, mais aussi les mères allaitantes souffrant de la COVID-19 et les personnes âgées atteintes de la COVID-19 et de MAS (PB < 18,5 cm). Ces centres d’isolement et de traitement des infections respiratoires aiguës sévères (SARI ITC) ont été équipés de sorte à jouer le rôle de centres de stabilisation. Des processus de dépistage ont également été mis en place pour les cas suspectés de COVID-19 parmi les enfants/pourvoyeurs de soin, ainsi que des processus de référencement de ces patients des centres vers les établissements de santé adaptés. À ce jour, aucun cas de MAS associée à une suspicion de COVID-19 n’a été transféré ni traité au sein des SARI ITC.
Intégration avec les autres services nutritionnels
Les campagnes de supplémentation de masse en vitamine A destinées aux enfants ont été modifiées dans le contexte de la pandémie de COVID-19. Parmi les principaux ajustements apportés, citons la communication relative à l’ANJE et la réalisation de dépistages de masse de la malnutrition aiguë chez les enfants dans le cadre de ces campagnes, en utilisant un ruban de mesure du PB différent pour chaque enfant. Un article paru dans cette édition de Field Exchange4 présente cette expérience en détail.
Formation, supervision et suivi à distance
Le personnel et les partenaires ont accès aux formations et à un accompagnement en lien avec la prévention de la COVID-19, ainsi qu’aux adaptations des programmes de PCMA via des plateformes de formation en ligne (par exemple, Zoom et Microsoft Teams). Avant que la pandémie de COVID-19 ne survienne, l’UNICEF avait conclu un accord avec CARE International pour fournir un appui technique aux partenaires de mise en œuvre. Durant la crise de la COVID-19 et compte tenu des restrictions concernant les effectifs de chaque organisme autorisé à pénétrer dans les camps, CARE International, qui ne met en œuvre aucun programme de nutrition, a été chargée d’assurer le suivi indépendant des programmes. Les contrôleurs de CARE International se rendent régulièrement dans les centres de soins nutritionnels intégrés soutenus par l’UNICEF et le PAM et effectuent un suivi à distance via des téléphones portables. Les responsables de la nutrition dans les situations d’urgence de l’UNICEF appellent également toutes les semaines le/la superviseur(e) de chaque centre de soins nutritionnels intégrés afin de recueillir des informations sur le fonctionnement du centre, le personnel présent et l’état des stocks. Ces appels sont aussi l’occasion de collecter de manière aléatoire des informations auprès de deux mères présentes dans les centres de soins nutritionnels intégrés au moment de l’appel, notamment sur leur accès au centre, sur les services fournis et leur accès à ces services, mais aussi sur la disponibilité et le coût des aliments frais sur le marché.
Résultats à ce jour
Après une baisse marquée des admissions aux programmes de traitement ambulatoire et aux programmes d’alimentation supplémentaire ciblés en mars et en avril, les admissions sont fortement reparties à la hausse (figure 1). Les programmes d’alimentation supplémentaire ciblés ont ainsi enregistré 9347 admissions en juin 2020, soit trois fois plus qu’en mars 2020 (3038 admissions). Les admissions aux programmes de traitement ambulatoire ont suivi une tendance similaire. Comme mentionné précédemment, la baisse initiale des admissions est probablement imputable aux mesures de confinement et aux craintes de transmission entourant l’accès à ces services. La hausse des admissions coïncide avec l’intégration du dépistage de la malnutrition aiguë à la campagne de supplémentation en vitamine A (de juin à juillet 2020). Cette approche a permis d’atteindre une couverture élevée du dépistage5. L’augmentation des admissions observée à partir du mois de mai correspond en outre à la mise en place des activités de renforcement des capacités des mères/pourvoyeurs de soin en matière de mesure du PB à domicile. Entre avril et juillet 2020, 3669 enfants âgés de 6 à 59 mois ayant un PB < 135 mm ont ainsi été référencés par les 82 921 mères formées à la mesure du PB.
Les résultats des programmes de traitement ambulatoire et des programmes d’alimentation supplémentaire ciblés sont restés relativement stables au cours de cette période (tableaux 1 et 2). Il est impossible de comparer les résultats de 2020 avec ceux des années passées compte tenu de l’hétérogénéité des sites de traitement (sites non intégrés jusqu’en 2020), mais aussi des modifications apportées aux critères d’admission et de sortie, ainsi qu’aux valeurs seuils du PB en 2020.
Figure 1 : Tendance des admissions aux programmes de traitement ambulatoire et aux programmes d’alimentation supplémentaire ciblés de janvier à juillet 2020
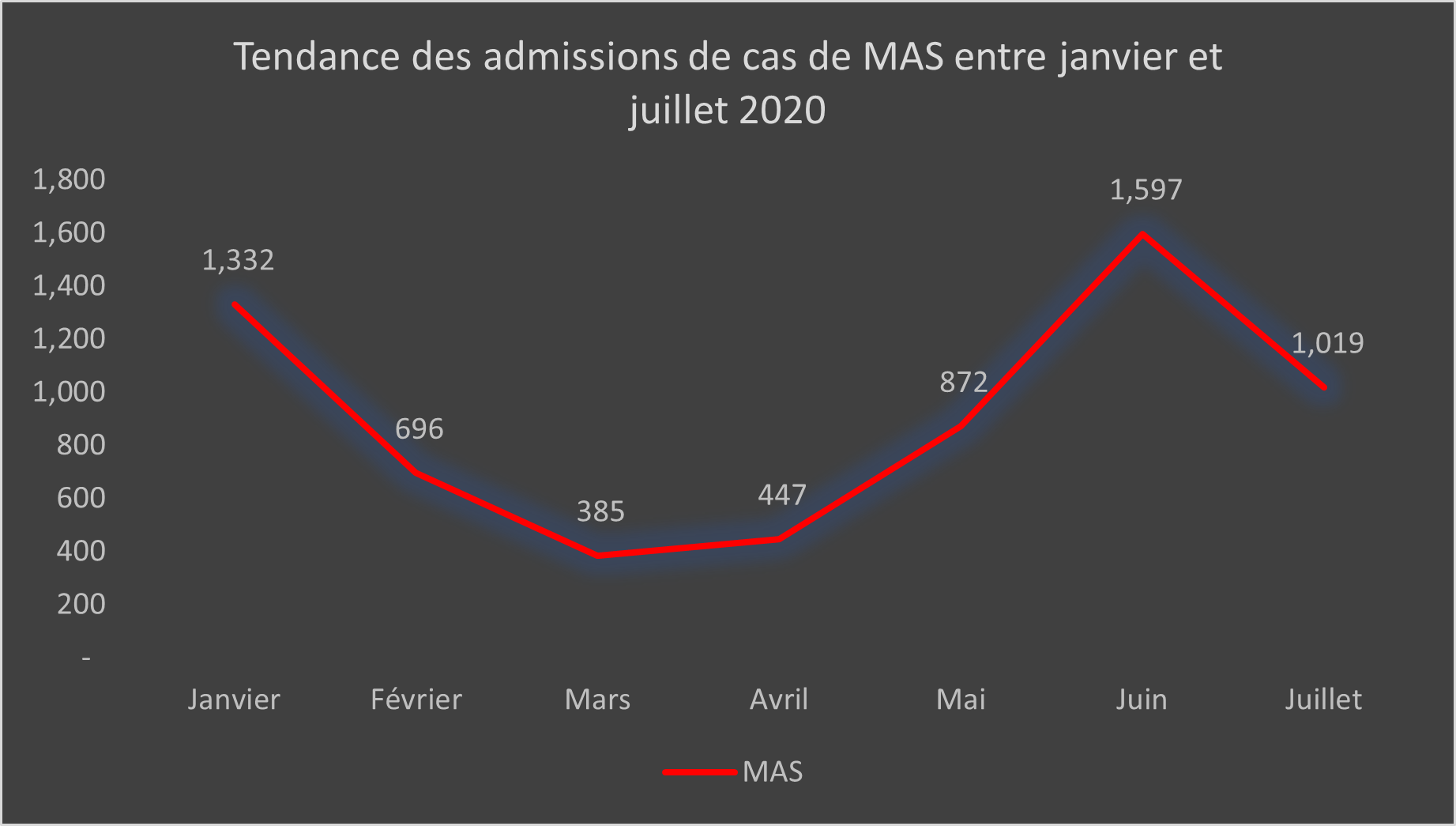
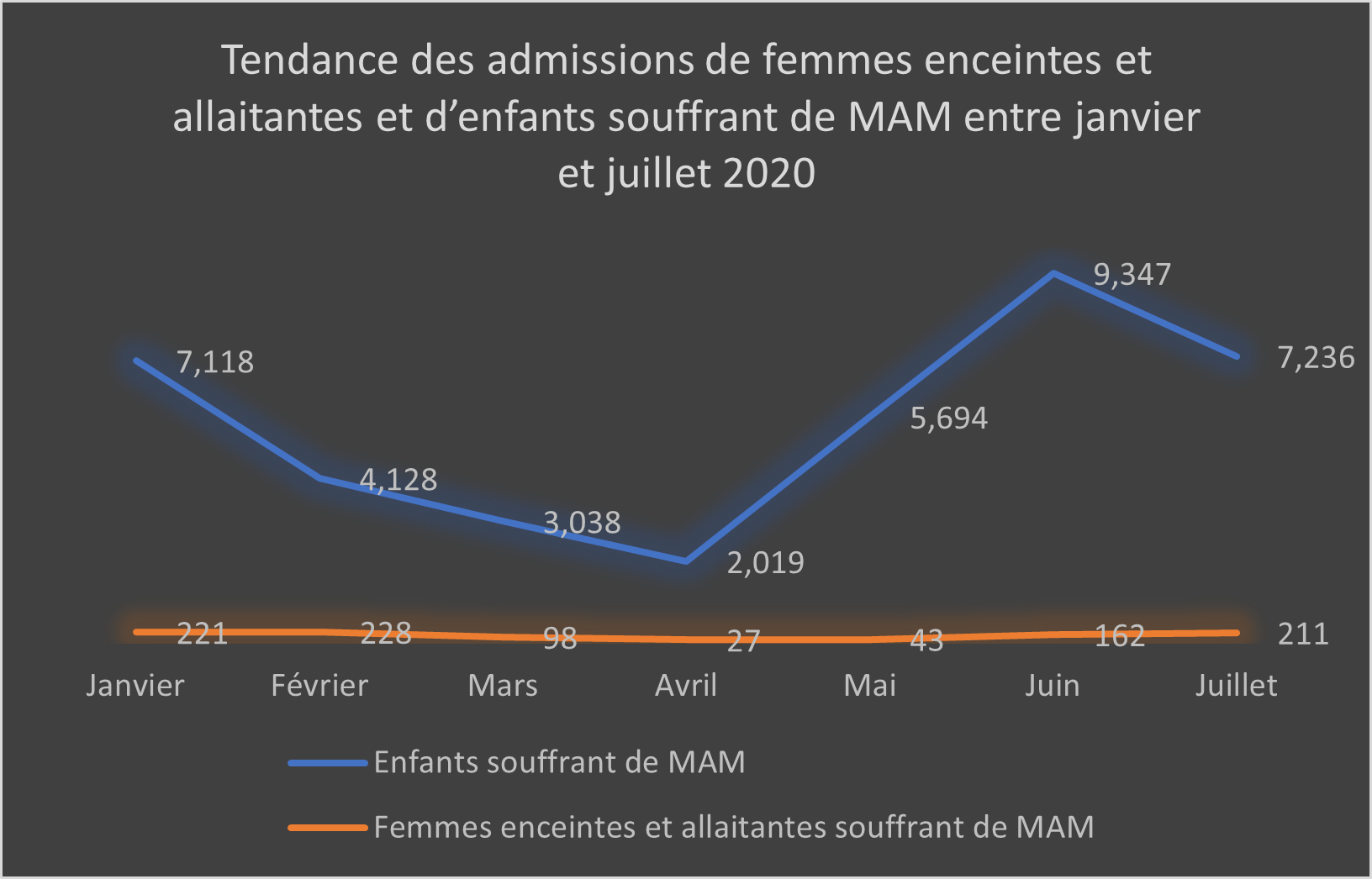
Tableau 1 : Résultats des programmes de traitement ambulatoire dans les camps de réfugiés rohingyas de Cox’s Bazar entre avril et juillet 2020
|
MAS 2020 |
||||||
|
Mois |
Guérison (%) |
Abandon (%) |
Décès (%) |
Non réponse (%) |
Durée moyenne de prise en charge (jours) |
Gain de poids moyen (kg) |
|
Avril |
89,99 % |
0,57 % |
0,14 % |
9,30 % |
69,53 |
3,11 |
|
Mai |
84,0 % |
0,19 % |
0,00 % |
15,01 % |
66,29 |
2,85 |
|
Juin |
86,95 % |
0,25 % |
0,25 % |
12,56 % |
68,20 |
2,92 |
|
Juillet |
93,44 % |
0,11 % |
0,11 % |
6,34 % |
67,93 |
2,90 |
Tableau 2 : Résultats des programmes d’alimentation supplémentaire ciblés dans les camps de réfugiés rohingyas de Cox’s Bazar entre avril et juillet 2020
|
MAM 2020 |
||||||
|
Mois |
Guérison (%) |
Abandon (%) |
Décès (%) |
Non réponse (%) |
Durée moyenne de prise en charge (jours) |
Gain de poids moyen (kg) |
|
Avril |
91,69 % |
0,97 % |
0,22 % |
7,12 % |
74,99 |
1,85 |
|
Mai |
84,09 % |
0,68 % |
0,00 % |
15,23 % |
86,27 |
1,61 |
|
Juin |
76,12 % |
0,48 % |
0,10 % |
23,30 % |
101,22 |
1,59 |
|
Juillet |
85,18 % |
0,28 % |
0,23 % |
14,31 % |
95,39 |
1,82 |
Aucun patient souffrant à la fois de MAS et de la COVID-19 n’a été admis dans les SARI ITC, dont le niveau d’occupation des lits est resté faible. En tout, 162 enfants atteints de malnutrition aiguë et suspectés de COVID-19 ont été transférés des 27 centres de soins nutritionnels intégrés gérés par l’UNICEF et le PAM vers des établissements de santé, mais aucun d’entre eux n’a été testé positif. Environ 185 mères ont répondu à des questions dans le cadre d’un suivi hebdomadaire à distance par téléphone entre juin et mi-août. Soixante-dix pour cent d’entre elles ont déclaré que leurs enfants avaient une alimentation moins diversifiée, 53 % ont indiqué que leurs enfants mangeaient moins et 45 % d’entre elles ont rapporté des pénuries alimentaires au sein de leur foyer depuis le début de la pandémie.
Leçons apprises
La collaboration et la coordination déjà à l’œuvre entre les parties prenantes ainsi que les plans de préparation aux situations d’urgence en place ont facilité la continuité des programmes de nutrition.
La préparation joue un rôle essentiel. Grâce à la coordination et à la collaboration étroites entre les trois organismes des Nations Unies, ainsi qu’au leadership solide du Secteur nutrition en ce qui concerne les interventions liées à la COVID-19, les programmes ont pu s’adapter rapidement à l’évolution de la situation et, grâce à certains ajustements, les services nutritionnels ont pu être assurés sans interruption durant cette période. Avant la pandémie de COVID-19, le Secteur nutrition disposait déjà d’un document relatif à la préparation aux situations d’urgence. Seules quelques adaptations au contexte de la COVID-19 ont donc été nécessaires. Cette documentation a permis d’orienter le déploiement des interventions. Des postes budgétaires consacrés aux situations d’urgence avaient également été prévus dans le cadre des partenariats entre les Nations Unies et les ONG, ce qui a permis de s’adapter rapidement lorsqu’il s’est avéré nécessaire de fournir des ressources liées à la COVID-19. La nécessité de ces postes budgétaires dédiés aux situations d’urgence s’est imposée lorsqu’il a fallu faire face à des inondations de mousson par le passé.
La communication étroite entre les centres de soins nutritionnels intégrés et le Secteur Nutrition ainsi qu’un suivi en continu ont permis une réponse rapide face à la crise.
La continuité de la communication et des échanges d’informations courantes entre le Secteur nutrition et les centres de soins nutritionnels intégrés a permis de mettre rapidement au point des directives techniques adaptées au contexte et des activités ciblées de renforcement des capacités des partenaires, ce qui a permis de poursuivre les programmes nutritionnels. En outre, l’évaluation de suivi indépendante menée par CARE International et portant sur la mise en œuvre des adaptations des programmes et des mesures de prévention et de contrôle des infections s’est également révélée efficace pour remédier sans tarder aux lacunes identifiées. Parmi les problèmes relevés par les contrôleurs, citons par exemple les difficultés liées au recours exclusif au PB pour l’admission des patients ainsi qu’à l’utilisation de nouvelles valeurs seuils pour le, à la réalisation des mesures du PB par les mères, au suivi des stocks d’aliments thérapeutiques et supplémentaires au niveau des bénéficiaires et des sites de traitement, à la mise en œuvre et à l’entretien de nouveaux points de lavage des mains fonctionnels à l’entrée des centres de soins nutritionnels intégrés, ainsi qu’au respect de la distanciation physique. Cette analyse a permis d’apporter un soutien ciblé et de renforcer les capacités du personnel des centres de soins nutritionnels intégrés pour surmonter ces difficultés. L’utilisation de plateformes en ligne a joué un rôle majeur pour sensibiliser rapidement le personnel aux protocoles et diffuser les informations pertinentes en temps utile. Les données de suivi se sont également révélées essentielles pour dégager des tendances et anticiper la baisse initiale des admissions, ce qui a permis d’y faire face de manière efficace.
La fourniture de quantités adaptées d’intrants a permis de mettre en œuvre des adaptations essentielles.
Grâce au prépositionnement de stocks appropriés d’aliments thérapeutiques et supplémentaires, les responsables des programmes ont pu augmenter le nombre de rations fournies aux bénéficiaires lors de chaque consultation pour compenser la réduction de la fréquence des visites. Qui plus est, le prépositionnement des stocks s’avère très utile pour se préparer à d’éventuelles ruptures d’approvisionnement en cas de confinement soudain.
Le relèvement des valeurs seuils du PB s’est traduit par une hausse des admissions d’enfants souffrant de MAM, ce qui a certaines répercussions sur les programmes.
Le seuil du PB de < 135 mm utilisé pour le référencement des patients vers des programmes d’alimentation supplémentaire ciblés paraissait trop élevé, au vu de la forte hausse du nombre de cas ciblés de MAM. Cette situation a fait l’objet d’un suivi étroit qui a donné lieu à un ajustement du seuil du PB à < 130 mm, à compter du 1er septembre 2020, après analyse des données anthropométriques de 20 % des enfants admis dans des programmes d’alimentation supplémentaire ciblés.
La mise en œuvre rapide des ajustements apportés aux programmes a permis d’assurer la continuité des services.
Il était crucial d’explorer toutes les possibilités permettant de toucher la communauté et de s’adapter à l’évolution de la situation. La campagne de supplémentation en vitamine A a par exemple permis de dépister la malnutrition aiguë chez les enfants et de véhiculer certains messages en matière d’ANJE, notamment sur les violations de la loi relative aux substituts du lait maternel. Les conducteurs de pousse-pousse ont également contribué à la communication pour le changement social et le changement de comportement. Parmi les autres adaptations effectuées, citons par exemple le recrutement et le déploiement rapide de bénévoles issus de la communauté Rohingya en appui aux programmes de nutrition lorsque le personnel n’était pas admis dans les camps en raison des restrictions de déplacement, la mise en place d’un mécanisme de suivi indépendant pour déceler les lacunes éventuelles, ou encore l’utilisation des technologies pour communiquer à distance avec le personnel. Ces changements ont joué un rôle clé pour assurer la continuité des services nutritionnels dans les camps.
Conclusions
Ces adaptations sont toujours en place au moment où nous rédigeons ces lignes. Les cas de COVID-19 restent peu nombreux dans les camps. Toutefois, il est difficile d’évaluer la situation réelle compte tenu du nombre limité de tests. En dépit de la poursuite des interventions de nutrition, l’incapacité à fournir tous les services habituels pose certains problèmes. Ainsi, il a été décidé de ne plus mesurer le PB des enfants dans le cadre des programmes de supplémentation alimentaire, ces programmes ayant été déplacés des centres de soins nutritionnels intégrés vers les plateformes d’aide alimentaire générale afin de limiter les regroupements de personnes. Or, il est possible que cette décision ait retardé la détection de nouveaux cas de malnutrition aiguë. C’est pourquoi les adaptations aux programmes font constamment l’objet d’examens et d’ajustements. Le retour aux programmes habituels sera subordonné à la situation locale et nationale relative à la COVID-19, ainsi qu’aux directives du GCI. Il se fera de manière progressive et impliquera toutes les plateformes de coordination technique.
Certaines adaptations apportées aux programmes seront maintenues après la COVID-19. Parmi elles figurent notamment l’approche axée sur la famille pour le dépistage actif de cas de MAS et de MAM en sus des tests de dépistage réalisés par les agents communautaires de la nutrition et le personnel au sein des sites de services de nutrition, la contribution des agents communautaires de la nutrition et des pourvoyeurs de soins aux services nutritionnels, ou encore le recours à plusieurs plateformes dans le cadre de la communication pour le changement social et le changement de comportement. L’intégration de postes budgétaires consacrés aux situations d’urgence dans les accords de partenariat avant même qu’une situation d’urgence ne se produise s’est également révélée bénéfique. Cette approche permet en effet d’assurer la mise à disposition rapide des ressources auprès des partenaires de mise en œuvre en période de crise. Ces ajustements peuvent s’avérer utiles dans d’autres situations caractérisées par la mise en œuvre de la PCMA durant la pandémie de COVID-19, notamment dans des contextes humanitaires et dans des zones difficilement atteignables.
Les interventions nutritionnelles mises en place dans les camps de réfugiés rohingyas ont pu être rapidement adaptées à la situation très incertaine, changeante et complexe résultant de la pandémie de COVID-19. Cela a été rendu possible grâce au solide leadership technique des partenaires du Secteur Nutrition, mais aussi à leur appropriation des programmes, à leur collaboration et à leur coordination. Ils ont en effet uni leurs forces et leurs efforts, et ont su sortir des sentiers battus pour s’adapter à une situation en constante évolution, avec un seul objectif en vue : fournir à chaque enfant et à chaque mère des services de nutrition vitaux de qualité, sans aucune interruption.
Pour en savoir plus, veuillez contacter Tracy Dube à l’adresse : tracy.dube@wfp.org
1 Un article précédemment publié dans Field Exchange à ce sujet est disponible à l’adresse suivante : https://www.ennonline.net/fex/62/coxsbazarbangladesh
2 Disponible à l’adresse suivante : https://www.ennonline.net/covid19wastingbrief
3 Conformément aux directives de l’UNICEF, du Cluster nutrition global et du Mécanisme mondial d’assistance technique pour la nutrition disponibles à l’adresse suivante : https://www.ennonline.net/covid19wastingbrief
4 Voir l’article de cette édition intitulé « Intégration du dépistage de la malnutrition aiguë dans la campagne de supplémentation en vitamine A menée dans les camps de réfugiés rohingyas durant la pandémie de COVID-19 ».
5 Voir l’article de cette édition intitulé « Intégration du dépistage de la malnutrition aiguë dans la campagne de supplémentation en vitamine A menée dans les camps de réfugiés rohingyas durant la pandémie de COVID-19 ».

