Le traitement de la malnutrition aiguë sévère par le biais du Plan Intégré pour le Développement de l'Enfant dans l'Etat de Jharkhand, en Inde.
 |
Écoutez une interview (podcast) avec les auteurs, disponible sur le MediaHub de ENN ici |
Par Grana Pu Selvi et Colleen Emary
Grana Pu Selvi possède un diplôme postuniversitaire en alimentation et nutrition, ainsi qu'en santé publique internationale. Cela fait sept ans qu'elle travaille au sein de World Vision India. Elle est responsable des interventions nationales en matière de santé et de nutrition pour les mères, les nouveaux-nés et les enfants.
Colleen Emary est une nutritionniste pour la santé publique avec 17 ans d'expérience au niveau international. Elle travaille actuellement comme conseillère technique en santé et nutrition au sein de World Vision International, au Canada.
Les auteurs souhaitent remercier le State Nutrition Mission de Jharkhand pour cette opportunité et pour son soutien continu dans la mise en oeuvre de ce programme, mais aussi World Vision Hong Kong pour son leadership et son soutien pour la mise à l'essai de ce programme. Les auteurs souhaiteraient également exprimer leur gratitude pour le travail assidu de Sudhakar Subburayan de World Vision India, qui a joué un rôle-clé dans la mise au point du projet de gestion communautaire de la malnutrition aiguë (en anglais, community-based management of acute malnutrition - CMAM) en coordination avec les départements respectifs du district de Bokaro.
Lieu : Jharkhand State, Inde
Ce que nous savons : La prévalence de la malnutrition aiguë en Inde est élevée ; la prise en charge communautaire de la malnutrition aiguë (PCMA) n'est pas largement mise en oeuvre.
Qu’apporte cet article : Un programme phare et pilote pour le traitement ambulatoire de la malnutrition aiguë sévère a été mis en oeuvre par le biais du Plan intégré pour le développement de l'enfant (Integrated Child Development Scheme (ICDS)) dans le district de Bokaro, par World Vision India en collaboration avec Jharkhand State Nutrition Mission. Cinquante et un sites ont été établis au sein des centres anganwadi (garderie) existants pour le programme de traitement thérapeutique ambulatoire ; les personnels de ces centres ont reçu une formation et 40 bénévoles ont été recrutés. De nombreux cas ont été identifiés suite aux dépistages dans les foyers et avec une mesure du périmètre brachial (PB) < 11,5 cm comme base. Les cas compliqués ont été orientés vers les hôpitaux existants. En 2017, Les taux de guérison, de décès et d'abandon ont été respectivement de 61 %, 0 % et 39 %. Parmi les facteurs qui contribuent au taux d'abandon élevé, on trouve: une faible tolérance aux aliments thérapeutiques prêts à l'emploi (ATPE), la migration, les festivals et la durée du séjour minimum (8 semaines). Plusieurs aspects sont à améliorer: une mobilisation communautaire plus forte, une meilleure intégration de soins médicaux en consultation externe, une meilleure collaboration avec les autres services de traitement contre la MAS, et des protocoles et des systèmes harmonisés dans les hôpitaux et en consultation externe. Un partenaire externe demeure nécessaire pour fournir une coordination globale, pour renforcer les capacités, pour superviser la partie technique et apporter son aide pour le suivi / l'évaluation.
Contexte
Jharkhand est récemment devenu l'un des 3 État de l'Inde à rejoindre l’Initiative Scaling Up Nutrition (SUN, développement de la nutrition). Les données de l'enquête nationale de l'Inde (pour 2015-2016) ont rapporté une prévalence de malnutrition aiguë globale (GAM) de 21% (avec un score Z de l'indice poids pour taille (WHZ) < -2 SD), avec 29 % de MAG et 11,4 % de malnutrition aiguë sévère (MAS) signalés dans l'état. Une enquête de base de référence menée en mars 2016 dans les zones du programme de World Vision (WV) India, dans le district de Bokaro au Jharkhand a rapporté 28 % de MAG (WHZ < -2 SD) chez les enfants âgés de 6 à 59 mois.
A la demande de Jharkhand State Nutrition Mission (Mission de Nutrition de l'Etat de Jharhand), le VW India a lancé un programme pilote de traitement ambulatoire contre la MAS (Programme thérapeutique ambulatoire) par le biais du Plan intégré pour le développement de l'enfant (Integrated Child Development Scheme (ICDS)) dans le district de Bokaro, le premier programme de ce genre au Jharkhand. L'ICDS en Inde est le programme intégré pour la petite enfance le plus grand au monde, avec plus 40 000 centres à travers le pays.1 Le programme assure une sensibilisation aux règles de santé, de nutrition et d'hygiène pour les mères , un enseignement préscolaire simple pour les enfants âgés de trois à six ans ; une alimentation complémentaire pour tous les enfants et pour toutes les femmes enceintes et allaitantes (FEA) ; un suivi de la croissance et sa promotion ; ainsi que l'accès à des services de santé primaire tels que la vaccination et des suppléments de vitamine A. Ces services sont fournis dans des centres (AWCs) anganwadi ; chaque centre est géré par un(e) employé(e) de l'anganwadi et un(e) assistant(e). Comme la structure de l'ICDS est décentralisée et comme les AWCs sont proches de la communauté, cela pourrait être un dispositif idéal pour la prise en charge communautaire de la malnutrition aiguë.
Dans ce contexte, la démarche pour la mise en oeuvre s'est appuyée sur la structure existante de l'ICDS, en établissant des sites de PTA pour les cas les plus simples de MAS dans les AWCs choisis. Les cas compliqués de MAS ont été orientés vers des établissements hospitaliers dans des centres de traitement contre la malnutrition (MTCs) gérés par le gouvernement. Dans Bokaro, un centre de traitement conte la malnutrition couvre 3 quartiers. Le projet pilote a ciblé deux quartiers au sein du district de Bokaro ; premièrement Chandankiyari (230 238 habitants) et plus tard Chas (813 402 habitants), selon le recensement de 2011. Ce projet pilote cherchait à savoir s'il était possible de recourir au système d'ICDS pour fournir un traitement ambulatoire contre la MAS et de consigner les enseignements qu'on en a tiré, enseignements qui pourraient être utiles pour les programmes et politiques futurs. Le pilote a été mené de janvier à septembre 2017. Une évaluation post-projet a été menée en septembre 2017.
Cet article présente la procédure qui a été suivie pour piloter la prise en charge communautaire de la malnutrition aiguë au sein du système de SIDE, ainsi que les résultats de l'évaluation du projet.

Phase préparatoire
Un protocole d'entente (PE) décrivant les rôles et responsabilités dans projet, au niveau national, a été signé entre WV India et la Mission de Nutrition de l'Etat de Jharkhand. Les responsabilités de WV India sont: la coordination globale de l'approvisionnement en aliments thérapeutiques prêts à l'emploi (ATPE) et le support technique. La Mission de Nutrition de l'Etat est, elle, responsable de fournir le conseil technique, une révision périodique des données et des conseils techniques en continu afin d'améliorer la qualité du programme. En l'absence de directives au niveau de l'état concernant la gestion ambulatoire de la malnutrition aiguë, WV India a rédigé des directives opérationnelles adaptées à l'environnement de mise en oeuvre de SIDE, en se basant sur les protocoles internationaux. Ce document a servi de référence technique pertinente pour le projet, en particulier pour WV India.
Des négociations locales ont été entreprises au niveau du district de Bokaro afin de s'assurer que le soutien nécessaire serait mis en place pour le projet pilote, comme la fourniture d'équipements, l'engagement des parties prenantes locales, des réunions de révision régulières, et le renforcement des capacités. les parties prenantes importantes sont les agents de recouvrement du district, les agents d'aide sociale du district et les agents du programme de développement de l'enfant. Ils se sont engagés à créer l'environnement favorable nécessaire. Il existe 384 centres d'AWCs dans les quartiers de Chandankiyari et 597 centres dans les quartiers de Chas, bien qu'ils ne soient pas tous opérationnels. Une check-list pour évaluer les AWC a été établie afin d'identifier des sites potentiels pour offrir les services de PTA. Les critères d'évaluation étaient: structure du bâtiment, l'espace, le personnel et les équipements disponibles.
Bien que la campagne de dépistage, grâce à la mesure du périmètre brachial (PB), ait été déployée, grâce à SIDE, dans le cadre d'un suivi routinier de la croissance au niveau du district, elle n'a pas été correctement mise en oeuvre. Au lieu de recourir aux rapports existants du ICDS concernant le suivi de la croissance, qui s'avéraient incomplets, le gouvernement local a exigé un dépistage complet et systématique, grâce à la mesure du périmètre brachial (PB), de tous les enfants âgés de 6 à 59 mois, avant le début du PTA. 217 cas de MAS ont été identifiés (voir Tableau 1 pour les données du dépistage).
Tableau 1 : dépistage grâce à la mesure du périmètre brachial (PB) dans les quartiers de Chandankiyari et de Chas
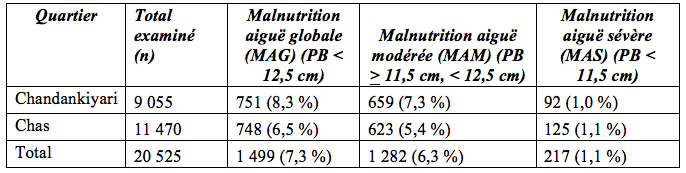
Pour sélectionner les centres AWCs qui pourraient être utilisés comme sites de PTA, les résultats de l'évaluation de l'établissement ainsi que les résultats du dépistage grâce à la mesure du périmètre brachial ont été utilisés. Ont été choisi ceux qui sont situés proche des familles ayant des enfants souffrant de MAS et qui possédent les capacités nécessaires. Les sites de PTA ont commencé leur mission en avril 2017. Leur nombre est passé de 14 au début à 51. L'augmentation du nombre de centre a été progressive car les cas de MAS ont été identifiés grâce à un dépistage maison par maison. Etant donné que le projet s'est concentré, en premier lieu, sur le quartier de Chandankiyari, les sites de PTA ont d'abord été mis en place dans ce quartier, et ensuite à Chas.
Les AWWs (employés des anganwadi), les infirmières et sage-femmes auxiliaires (Auxiliary Nurse Midwives, ANMs) et les employés du Accredited Social Health (ASHA) ont été formés sur la gestion ambulatoire de la MAS. Cette formation a été le fruit d'une collaboration entre la Mission de Nutrition de l'Etat et le personnel de nutrition et de la santé de WV India. Au sein de ces quartiers, 460 AWW, 29 ANM et 80 employés de ASHA ont été formés sur la prise en charge communautaire de la malnutrition aiguë, et une quarantaine d'ANM et d'AWW ont reçu une formation approfondie. Des matériels de formation et des outils de référence (affiches murales) ont été créés par les AWW et les ANM pour s'assurer l'adhérence au protocole. En outre, 1 900 AWW ont été formés sur la mesure du périmètre brachial et ont reçu des mètres rubans au niveau du district. Des mécanismes ont été mis en place pour la gestion du stock, le suivi et la supervision routiniers par le biais du système de SIDE.
Comme le but du projet pilote était de mettre en oeuvre le PTA par le biais du système de SIDE, on a fait appel au personnel existant (p. ex. les AWW et la structure de contrôle de SIDE). Un coordinateur chargé de la prise en charge communautaire de la malnutrition aiguë a été nommé par WV India pour ce projet pilote. S'est uni à lui un réseau de 40 bénévoles pour soutenir les activités de dépistage nutritionnel, de renvoi et de suivi.
Phase de mise en œuvre
Les enfants âgés de 6 à 59 mois avec un PB < 11,5 cm et un bon appétit remplissaient les conditions requises pour être admis dans le PTA proposé dans les AWC. Un critère d'admission seulement basé sur le PB a été utilisé, vu qu'il a un lien plus étroit avec la mortalité que la mesure du poids pour la taille. Étant donné le niveau de compétence des AWW et le contexte, c'était aussi plus réaliste. Les enfants qui présentaient un manque d'appétit ou d'autres signes de complications médicales ont été orientés vers les centres d'hospitalisation et de traitement MTC. De l'amoxicilline a été administrée après admission. Les enfants sont revenus pour des sessions de suivi hebdomadaires. Les enfants ont été retenus dans le programme pour une durée minimum de huit semaines. Ceux dont le PB était >11,5 cm en sont sortis après ces huit semaines.2 Les enfants qui n'avaient pas atteint les critères de sortie après huit semaines ont été envoyés au centre de traitement pour recevoir des traitements et faire des examens complémentaires. Après leur sortie, les enfants ont été inscrits dans les AWC. Ils prennent part alors à un programme d'alimentation complémentaire (SFP).
Le centre de traitement a fourni des soins pour les cas compliqués selon le protocole gouvernemental. La norme est deux semaines d'hospitalisation, et ce, même si l'enfant a été orienté vers l'hôpital depuis une communauté où des traitements ambulatoires contre la MAS sont disponibles. Dans le cadre de ce projet pilote, il n'a as été possible de modifier les protocoles des centres de traitement, ce qui a entraîné parfois la prolongation du séjour en hospitalisation de certains enfants qui auraient pu continuer leur traitement en externe, une fois les premières complications stabilisées. Au cours du projet pilote, le taux d'admission au centre de traitement a augmenté de 15 % par rapport à la même période de l'année précédente. Ceci est sûrement dû à une identification et orientation accrues des cas de MAS.
Réalisations du projet pilote
51 sites de PTA ont été mis en place dans les AWC existants, à deux pas des domiciles (de cinq à 20 minutes à pied). Y ont été admis 158 cas de MAS entre octobre et avril 2017 (voir le Tableau 2 pour les résultats du traitement). Plus de filles (63 % ; n=100) que de garçons (37 % ; n=58) ont été admises pour le traitement. 34 cas (21 % des enfants admis) ont été orientés depuis les sites de PTA vers les centres de traitement. Ce taux de renvoi vers les services hospitaliers est plus élevé que normalement prévu. Il est sûrement dû à une épidémie de varicelle et de rougeole pendant la durée du programme ; plusieurs enfants ont eu de la fièvre et manqué d'appétit en conséquence. Il a été découvert que la communauté n'avait pas reçu de vaccination routinière contre la rougeole ces trois dernières années. Pour y répondre, le Département de Santé a été alerté et une campagne de vaccination a été entreprise au sein des communautés affectées. Bien que 34 enfants aient été orientés depuis les PTA vers le centre de traitement, 13 enfants seulement sont revenus du centre de traitement pour poursuivre leur traitement dans le PTA. Pour les 21 enfants restants, le suivi n'a pas pu être fait. Les mécanismes de renvoi ont été effectués de façon ponctuelle. Le personnel du centre de traitement ne savait pas où les AWC de PTA étaient situés. Ainsi, il ne pouvait pas fournir ces informations aux familles lors de la sortie. Les renvois dépendaient de la capacité du WV India à faciliter le suivi et le transport des familles.
72 enfants (61 %) ont été autorisés à sortir du PTA suite à leur guérisson. Cela veut dire qu'ils ont atteint un PB > 11,5 cm après une période minimum de huit semaines au sein du programme. Celui-ci est inférieur à la norme de Sphère de 75 %, une conséquence,sans aucun doute, du taux élevé d'abandon (39 %). Les raisons pour cet abandon ont été étudiées lors des discussions avec les groupes témoins et lors des entretiens avec les informateurs clés. Les raisons principales rapportées sont les suivantes : une faible tolérance aux ATPE (selles liquides, vomissement), la migration pour le travail et la participation à des festivités locales. Il a également été constaté que le séjour minimum de huit semaines était une raison possible d'abandon. Suite à une révision des cas d'abandon, il a été noté que certains enfants dont le PB > 11,5 cm avaient abandonné le programme après cinq à sept semaines. Ceci voudrait dire que dès que l'enfant allait visiblement mieux, il ne semblait plus nécessaire à la personne qui s'en occupait de revenir au centre les semaines restantes.
Tableau 2 : Résultats du traitement
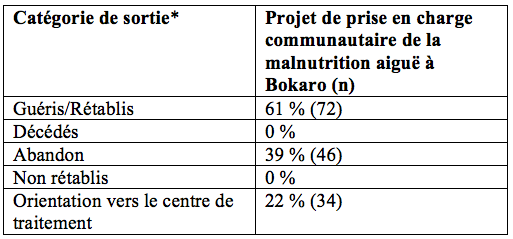
* Définitions d'autorisation de sortie : rétablissement – un enfant a atteint les critères de sortie (pour ce projet, PB > 11,5 cm et un séjour minimum de huit semaines dans le PTA) ; décès – un enfant est décédé alors qu' il était inscrit au PTA ; abandon – un enfant absent des sessions de PTA pendant trois semaines consécutives; non-rétablissement – un enfant n'a pas atteint les critères d'autorisation de sortie après 16 semaines dans le PTA.
Enseignements tirés
Les parties prenantes locales ont estimé que le projet était approprié et conforme aux besoins locaux. La malnutrition a été identifiée comme un problème important, et toutes les parties prenantes ont reconnu les obstacles actuels pour avoir accès au traitement dans les centres de traitement . Le recours à SIDE comme une plateforme pour le PTA a été estimé comme étant approprié, étant donné que SIDE est le système gouvernemental officiel le plus décentralisé, permettant ainsi à la communauté d'avoir un bon accès au programme. La participation active des parties prenantes a été faible au début du projet; cependant, grâce au leadership du gouvernement local, les parties prenantes locales ont commencé à apprécier la valeur du service fourni et à assumer leurs responsabilités.
Le projet a remarquablement amélioré l'accès au traitement de MAS, avec des centres de PTA établis à quelques pas des familles souffrant de MAS. Les gardien(ne)s ont signalé que le traitement à proximité, le fait que les visites hebdomadaires prennent moins de temps et une amélioration visible de la santé de leurs enfants les ont poussés à participer au PTA. En général, le recours aux ATPE a été accepté par les gardien(ne)s, et ce, bien que des diarrhées et des vomissements aient été signalés après leur consommation.
La capacité locale a été établie dans le système des anganwadi afin de gérer la malnutrition aiguë. Les AWC étaient ouverts régulièrement, avec un personnel présent et possédaient les provisions nécessaires. Il a été remarqué que l'inclusion au PTA au sein des AWC a amélioré le fonctionnement global du système. Tandis que les AWW ont confirmé qu'il était possible d'inclure le traitement contre la MAS dans leurs activités routinières, des protocoles simplifiés et des outils de travail sont requis pour atteindre le niveau de formation des AWW.
Tandis que les AWW ont assumé le rôle primaire de dépistage et de provision de soins, la partie médicale comme l'administration routinière de médicaments et les soins cliniques est à la charge du système de santé (ANM). Toutefois, les ANM n'ont pas pu assurer ce service de façon constante pendant le projet. WV India a fait de gros efforts (ex. le transport, des négociations continues avec les autorités de santé du district) pour renforcer cette composante du projet. Cependant, elle est restée faible. Un accord tripartite entre la Mission de Nutrition de Santé, le Département de Santé et WV India pourrait faciliter la création d'un environnement propice nécessaire au soutien de la mise en oeuvre.
Une des grandes faiblesses lors de la conception du projet a été l’évaluation et la planification de la mobilisation communautaire. Tandis que des activités de sensibilisation de la communauté dans son ensemble avaient été mises en place pour ce projet, elles ciblaient particulièrement le gardien principal, très souvent il s'agit de la mère, pour le traitement et les soins de son enfant malnutri. Le rôle important des autres membres du ménage (tels que le père, la mère/belle-mère) en ce qui concerne les soins et l'alimentation de l'enfant n'a pas été pris en compte et ces groupes n'ont pas été directement inclus dans les activités d'éducation et de mobilisation. Dans certains cas, il a été difficile pour le gardien de soigner son enfant souffrant de MAS à la maison comme on le lui avait indiqué. Les futurs projets devraient prendre en considération ces rôles culturels importants. Le manque d'une sensibilisation communautaire réelle a sans aucun doute contribué au taux élevé d'abandon et au taux de rétablissement lent pour certains enfants. Des discussions communautaires étaient nécessaires afin de faire part des progrès du projet aux bénéficiaires et d'adresser les inquiétudes qui ont affecté la participation et l'acceptation du traitement ambulatoire contre la MAS.
En outre, une discussion plus élargie est en cours pour identifier le meilleur emplacement pour la prise en charge communautaire de la malnutrition aiguë au Jharkhand. Il existe la possibilité de fournir ces services au niveau des sous-centres (des postes de santé périphériques gérés par le Département de Santé), comme le fait déjà Médecins Sans Frontières (MSF) dans certains endroits. Toutefois, ceci limitera l'accès aux services puisque le trajet est plus long pour se rendre dans ces centres secondaires, qui s'occupent de 5 000 personnes. Cela devra être résolu afin d'assurer la pérennité future des services de traitement contre la malnutrition aiguë.
Recommandations
Bien que pour ce projet pilote dans le district de Bokaro, on essayait d'utiliser pour la première fois le SIDE comme plateforme pour les services de traitement contre la malnutrition aiguë, d'autres acteurs (MSF, Save the Children et l'UNICEF) fournissent déjà des services de traitement ambulatoire contre la MAS au Jharkhand par le biais du Département de Santé. Avant la mise en oeuvre de ce projet pilote, une réunion avec les autres acteurs dans l'Etat de Jharkhand pour harmoniser les protocoles cliniques aurait été utile. Il aurait également été avantageux de mettre en oeuvre ce projet pilote comme projet de recherche opérationnelle. Cela aurait permis une analyse plus approfondie des données sur chaque enfant. Ceci demandait des ressources supplémentaires qui n'étaient pas disponibles à ce moment-là.
On a remarqué que les taux de MAG et de MAS identifiés par le biais du dépistage grâce au PB étaient plus bas que ceux des enquêtes précédentes basées sur les mesures de poids pour la taille dans l'Etat du Jharkhand. Une des hypothèses émises est que la forme du corps affecterait la mesure du poids pour la taille (Myatt, 2017). Ceci pourrait en partie expliquer cette différence, mais il est nécessaire de mener plus de recherches sur ce sujet pour le sous-continent indien. Il serait également très utile de suivre les enfants qui ne satisfont pas les critères d'admission basés sur la mesure du PB mais qui ont un poids pour taille < -3 SD ou WAZ <-3 afin de constituer une série de données sur les risques d'exclusion de ces enfants.
L'harmonisation des protocoles des centres de traitement et du PTA devrait être entrepris au Jharkhand afin que les soins hospitaliers et les soins ambulatoires puissent être fournis de manière coordonnée, au lieu de mener deux interventions distinctes.
En conclusion, le projet pilote a démontré qu'il est possible de mettre en oeuvre un traitement ambulatoire contre la MAS par le biais du système de SIDE. La structure décentralisée des AWC rend les services très accessibles aux communautés et les AWW signalent qu'il est possible d'ajouter la gestion ambulatoire de la MAS à leur rôle actuel. Cependant, le système actuel de SIDE ne peut pas fournir des services de PTA sans soutien externe pour renforcer les capacités. Un partenaire externe3 demeure nécessaire pour fournir une coordination globale, renforcer les capacités, superviser la partie technique et apporter un soutien pour le suivi / l'évaluation. En outre, un accord tripartite entre la Mission de Nutrition de l'Etat (le Département pour le Développement de la Femme et de l'Enfant), le Département de Santé et le partenaire externe sont nécessaires pour s'assurer que les soins médicaux/cliniques sont disponibles dans les PTA. Si les soins ambulatoires contre la MAS sont soutenus par l'Etat et un environnement propice est mis en place pour leur exécution, la capacité locale peut être développée en vue de fournir un traitement ambulatoire contre la MAS qui fera partie des services routiniers du gouvernement.
Pour plus d'informations, veuillez contacter Grana Pu Selvi.
Footnotes
1Voir www.unicef.org/earlychildhood/files/india_icds.pdf
2En l'absence de protocoles nationaux ou de l'état, les critères d'autorisation de sortie utilisés pour ce projet sont un PB > 11,5 cm après un séjour minimum de huit semaines. En effet, ces mêmes critères ont été utilisés dans d'autres états de l'Inde. Récemment, la Mission de Nutrition de l'Etat et les partenaires de mise en oeuvre à Jharkhand se sont mis d'accord pour adopter les critères d'autorisation de sortie recommandés par l'OMS de > 12,5 cm avec absence d’œdème pendant les deux dernières semaines. World Vision a depuis adopté ces critères.
3World Vision India dans le contexte de ce projet
Références
M Myatt, Communication personnelle, 27 septembre 2017.


